網膜剥離の発症年齢は、若年と50~60代の2峰性です。これは、裂孔のできる原因が異なるためです。
若年の場合は、もともと網膜に薄い部分があり(網膜格子状変性といいます)、その部位の網膜が更に薄くなり、穴が開きます(萎縮性円孔といいます)【写真1】。格子状変性は日本人の5~10%にあると言われ、特に近視の人はできやすいです。
目の奥(眼底)にある網膜は、物を見る上でとても大切です。
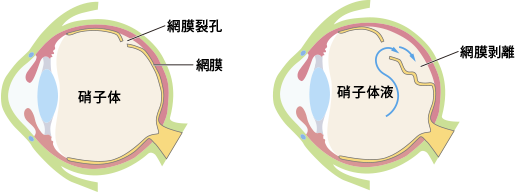
その網膜の一部に穴が開くことがあり、「網膜裂孔」といいます。穴が開くだけならよいのですが、その穴から網膜の裏側に水が回ると網膜が剥がれてきて、「網膜剥離」という状態になります【図1】。剥がれた網膜は働かなくなるので、対応した部分の視野が欠け、そのまま放置すると網膜全てが剥離となり、失明に至ります。
網膜剥離は網膜裂孔以外の原因でも生じますが、緊急度が異なるため、今回は裂孔原性網膜剥離に限定して書いていきます。
網膜剥離の発症年齢は、若年と50~60代の2峰性です。これは、裂孔のできる原因が異なるためです。
若年の場合は、もともと網膜に薄い部分があり(網膜格子状変性といいます)、その部位の網膜が更に薄くなり、穴が開きます(萎縮性円孔といいます)【写真1】。格子状変性は日本人の5~10%にあると言われ、特に近視の人はできやすいです。
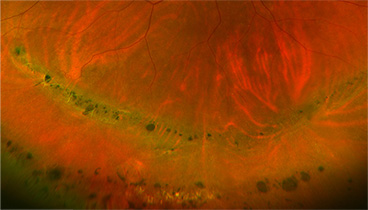
格子状変性に対して、事前にレーザー治療をして円孔周囲を固めておくと、網膜剥離になる確率を下げることが出来ます【写真2】。
レーザー治療はお金がかかります(3割負担で3万円ほどです)し、格子状変性が網膜剥離まで進展する可能性は高くはありませんが、網膜剥離が生じる原因の多くは格子状変性なので、安心を取るか、お金を取るか、決めていただくことになります。
ただし、片眼に網膜剥離や網膜裂孔を生じた方は、反対眼の格子状変性にも裂孔を生じる可能性が高いため、その時はレーザー治療をお勧めします。
50~60代で生じる網膜裂孔は、後部硝子体剥離というものによります。
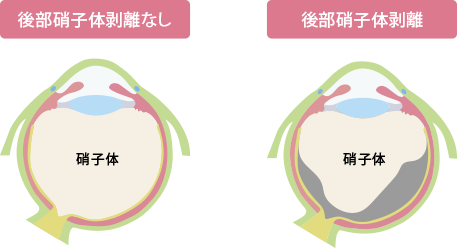
若いときには、眼球内は硝子体が充填しています。硝子体は年齢とともにしぼんでいきます。硝子体は視神経乳頭、中心窩、鋸状縁の3か所で網膜と強く接着していますが、ある程度硝子体がしぼんでくると、乳頭部との接着が外れ、硝子体が網膜から離れていきます。これを後部硝子体剥離と言います【図2】。
後部硝子体剥離の時には、剥がれた乳頭部の硝子体を濁りとして感じるため飛蚊症が生じることが多く、50~60歳で急に飛蚊症が出た時は、後部硝子体剥離によることが多いです。後部硝子体剥離そのものは病気ではありませんが、硝子体が網膜から離れていくときに、網膜と硝子体の癒着が強いところがあると、その部位に裂孔を生じます。それが50~60代で生じる網膜剥離の病態です。
網膜剥離は手術で治す病気です。
網膜剥離の後遺症は、中心窩という、網膜の真ん中の黄斑の、更に中心まで剥がれるかどうかで決まります。
中心窩まで剥がれていなければ、だいたい元と同じ見え方に戻ります。中心窩まで剥がれてしまうと、網膜剥離が治っても、もっとも大切な中心窩の細胞が傷んでしまうため、見えにくさと歪んで見える症状(変視)が残ります。そのため、中心窩まで剥がれる前に手術することがとても大切です。
網膜剥離の進展の速さは、裂孔の大きさや位置、硝子体の牽引の強さなどによりますが、早いと1日で中心窩剥離まで達してしまうため、網膜剥離の手術は通常緊急で行われます。
早期発見のために、「飛蚊症」と「光視症」が一助になることがあります。
飛蚊症とは、硝子体に濁りが生じ、その濁りが網膜に到達する光を遮るために生じます。目を動かすとついてくるのが特徴です。もともと透明な硝子体は、加齢とともに徐々に混濁してきますので、ほとんどの方は飛蚊症が出てきますし、放置しておいて問題ありません。
しかし、網膜に穴が開いた際に血管が切れて出血し、飛蚊症が生じる場合があります。そのため、新しい飛蚊症が生じた場合は、硝子体に出血がないか、網膜に裂孔がないかを調べる必要があります。
また、光視症とは、片方の目に光が走って見える症状です。硝子体と網膜の癒着が強い部分があるときに、硝子体の動きにより網膜が引っ張られて生じます。光視症もそれ自体は病気ではありませんが、引っ張られた時に網膜に穴が開くことがあります。
飛蚊症も光視症も起こらずに生じた網膜裂孔は、偶然見つかるか、網膜剥離が進展してからでないと気づくことはできません。新しい飛蚊症や光視症が生じた時は、早期に眼科を受診するようにしましょう。
網膜剥離の手術は、「網膜裂孔をふさぐ」手術です。網膜の穴さえふさがれば、剥離は消退治癒します。
穴をふさぐ方法に、網膜復位術と硝子体手術があります。
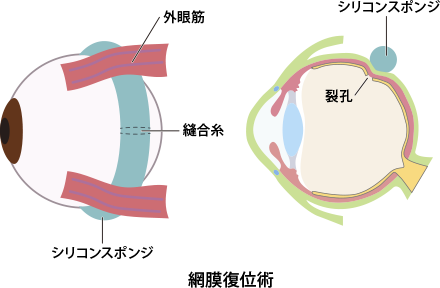
網膜復位術とは、目の外からシリコンのスポンジをあてて網膜裂孔を閉じる手術です【図3】。
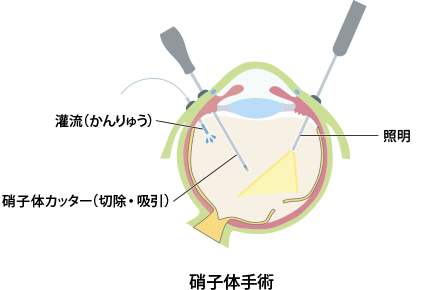
硝子体手術は、目の中から網膜の裂孔を閉じる手術です【図4】。
どちらもメリットデメリットがあります。
網膜の裂孔の場所や位置によっては行うことができません。また、手術中痛かったり、硝子体手術よりもやや手術時間が長いこと、術後に眼鏡の度数が変わるなどのデメリットがあります。
しかし、後で述べる白内障の進行や、再剥離した時の急激な悪化などは基本的にありません。
目の中から直接裂孔をふさぐため、どのような裂孔に対しても行うことができます。また、手術中の痛みもほとんどなく、特殊な網膜剥離でなければ1時間以内に終わります。
しかし、白内障が進行すること、再剥離した時に急激に悪化(増殖性硝子体網膜症となる)することがあります。
前述したように、網膜剥離には原因が2つあり、若年者の網膜剥離は、格子状変性の萎縮性円孔が原因であり、裂孔の場所がある程度決まっており、白内障もない人が多いです。そして硝子体がぎっしりと詰まっているため、硝子体手術は難しくなります。
反対に、後部硝子体剥離による網膜剥離は、白内障を持つ高齢者に多く、硝子体牽引も強く、裂孔が多発していることもしばしばあります。
以上のことから、萎縮性円孔が原因の若年者は網膜復位術を、後部硝子体剥離が原因の中高年者は硝子体手術を基本的に行います。
網膜剥離の治癒率は、通常の網膜剥離であれば、1回の手術で95%以上治ります。
裂孔の位置が下方にあったり(術後にガスが当たりにくい)、発症してから長期間経過して増殖膜を伴うと、治癒率は下がります。
治癒せず網膜剥離が再発した場合、再手術が必要です。そのような難治の網膜剥離の場合、術前に医師から説明があります。
網膜剥離の裂孔がしっかり固まるには、1週間ほど時間がかかります。
その間は簡単に網膜は剥がれてしまうため、網膜復位術でも硝子体手術でも、術後の安静と姿勢の制限が必要です。手術そのものよりも術後の安静の方が、患者さんにとっては大変です。
網膜復位術は、姿勢はあまり関係なく、1週間ほど安静に過ごします。
硝子体手術は、手術の終了時にガスを目の中に入れる為、ガスが網膜裂孔に当たっている必要があり、姿勢が重要です。まずは1時間はうつむきで過ごしていただきます。その後どのような姿勢になるかは、手術をした後にお伝えしますが、下方にあるほどガスが当たりにくいため、姿勢の制限が厳しくなります。
網膜剥離は眼科の疾患の中でも緊急性が高い病気です。
飛蚊症、光視症が新しく出た場合は早期に受診すること、網膜に裂孔が見つかった場合は費用は高くてもレーザー治療を行うこと、医師から手術が必要と言われた場合は、仕事や家庭のことで忙しい人もあるかもしれませんが、早期に手術ができるよう段取りをすることが望ましいでしょう。
